Naposledy upraveno
Revizi provedl praktický lékař
Flegmóna je rozlitý bakteriální zánět kůže, podkoží a měkkých tkání. Na rozdíl od malé ranky nebo povrchového pupínku se nechová jako přesně ohraničený problém. Umí se šířit plošně, podél podkoží, někdy kolem šlach, fascií nebo v místech, kde je zhoršené prokrvení. V praxi to vidím hlavně na dolních končetinách: pacient nejdříve říká, že má „jen trochu červený nárt“, druhý den už má otok, kůže je teplá, napjatá, bolavá a při chůzi cítí tlak, jako by noha byla o číslo větší. Klinicky to znamená, že bakterie pronikly přes porušenou kožní bariéru a imunitní systém spustil zánět. Praktický dopad je jasný: flegmóna není stav vhodný k dlouhému domácímu zkoušení mastí, protože bez včasné léčby se může rozšířit.
Typický scénář z ambulance domácí péče vypadá takto: starší paní s diabetem má mezi prsty drobnou prasklinku po plísni, které si skoro nevšimla. Za dva dny se objeví zarudnutí a otok nohy při flegmóně – fotografie, kůže je lesklá a teplá, ale pacientka tvrdí, že „to určitě rozchodí“. Klinicky je problém v tom, že cukrovka zhoršuje obranyschopnost a prokrvení drobných cév, takže bakterie mají snazší cestu a tkáň hůře reaguje. Prakticky to mění rozhodování: u takové pacientky nestačí jen pozorovat, ale je potřeba lékař, antibiotikum a kontrola, zda infekce nepostupuje.
Flegmóna se může objevit také po štípnutí hmyzem, oděrce, zarostlém nehtu, poranění při práci na zahradě, po operační ráně nebo v okolí bércového vředu. Jeden muž, kterého si pamatuji z terénu, měl drobný puchýř na patě od nové pracovní boty. Nejdřív ho přelepil náplastí a chodil dál. Za tři dny měl bolestivou, zarudlou oblast kolem kotníku a teplotu. Klinické vysvětlení je prosté: puchýř narušil ochrannou bariéru kůže a bakterie z povrchu pronikly do podkoží. Praktický dopad je, že i malý defekt na noze může být u rizikového pacienta vstupní branou k vážnější infekci.
Důležité praktické pravidlo: pokud se zarudnutí rychle zvětšuje, bolest je výrazná, kůže je napjatá, přidá se horečka, zimnice, schvácenost nebo červené pruhy směrem vzhůru po končetině, nejde o situaci na vyčkávání. Takový průběh může znamenat rychlejší šíření infekce lymfatickými cestami nebo hlubší postižení tkání.
V diskusích pacienti často popisují tři opakující se vzorce. První zní: „Myslel jsem, že je to alergie po štípnutí, ale červený flek se každý den zvětšoval.“ To odpovídá situaci, kdy je na začátku obtížné rozlišit podráždění od infekce, ale rychlé šíření, teplo a bolest mluví pro zánět. Druhý vzorec je: „Mast nepomohla, až antibiotika to zastavila.“ To dává klinický smysl, protože lokální mazání nepronikne dostatečně do rozlité bakteriální infekce podkoží. Třetí vzorec zní: „Nejhorší bylo, že jsem se cítil nemocně celý, nejen ta noha.“ To je velmi důležité, protože celkové příznaky ukazují, že infekce už zatěžuje organismus, nejen místní tkáň.
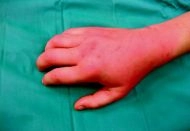
Zkušenosti pacientů se často liší podle toho, kde flegmóna vznikne. U dolní končetiny bývá praktickým problémem chůze, bolest při došlapu a otok, který se zhoršuje při svěšení nohy. U ruky může člověk rychle ztratit schopnost pracovat, protože otok omezuje sevření prstů a bolest vystřeluje při pohybu. U obličeje je pacient obvykle vyděšený viditelnou změnou, například otokem a zarudnutím obličeje při infekci – fotografie, a zde je praktický dopad ještě vážnější: infekce v oblasti oka, nosu nebo čelisti musí lékař hodnotit rychle, protože okolní anatomie je citlivá a komplikace mohou být závažné.
Odborný fakt je, že flegmóna se léčí podle pravděpodobného původce, rozsahu a závažnosti. Guideline k infekcím kůže a měkkých tkání potvrzují, že u méně závažných infekcí se často začíná perorální antibiotickou léčbou, zatímco těžší průběh, systémové příznaky nebo rizikové faktory posouvají pacienta k nitrožilním antibiotikům a někdy k hospitalizaci. Reálná zkušenost pacientů to doplňuje: lidé často podcení první dva dny, protože čekají, že červený flek „splaskne“. Jenže u bakteriální infekce se bez správné léčby může stát opak, a právě rychlost změny je jeden z nejpraktičtějších signálů.
Jako sestra bych flegmónu pacientovi vysvětlila jednoduše: tělo se snaží bakterie zastavit zánětem, proto je místo teplé, červené, oteklé a bolí. Jenže když se bakterie šíří v podkoží, samotný zánět nestačí. Antibiotikum má snížit množení bakterií, elevace končetiny snižuje tlak a otok, klid chrání tkáň před dalším drážděním a chirurgické ošetření je nutné tehdy, když se vytvoří hnis, odumřelá tkáň nebo uzavřená dutina. Prakticky to znamená, že pacient má sledovat nejen barvu kůže, ale i celkový stav, teplotu, bolest, rozsah otoku a odpověď na léčbu během prvních 24 až 48 hodin.
Čtěte dále a dozvíte se:
Proč flegmóna vzniká a kdy je neškodnější nebo vážná
Flegmóna vzniká tehdy, když bakterie proniknou přes porušenou kožní bariéru do podkoží a začnou se šířit v měkkých tkáních. Nejčastěji jde o streptokoky a stafylokoky, ale u kousnutí, diabetické nohy, hlubších ran nebo infekcí v okolí operační rány může být spektrum bakterií širší. Klinicky je důležité, že problém nezačíná vždy dramaticky. Někdy stačí malá ranka, prasklina mezi prsty, škrábanec, zarostlý nehet nebo rozmočená kůže. Praktický příklad: muž po práci v gumových botách má plíseň mezi prsty, kůži rozpraskanou a do rána se mu rozjede bolestivý zánět nártu.
- Relativně méně závažné příčiny: malá oděrka, štípnutí hmyzem, drobný puchýř, podrážděný zarostlý chloupek, povrchová prasklinka kůže, pokud pacient nemá horečku, není výrazně schvácený a zarudnutí se rychle nešíří.
- Vážnější příčiny: diabetická noha, bércový vřed, kousnutí zvířetem nebo člověkem, infekce po operaci, poranění cizím tělesem, hluboká bodná rána, infekce v okolí kloubní náhrady, oslabená imunita nebo rychle postupující zánět.
Neškodnější průběh neznamená, že se flegmóna nemá léčit. Znamená to pouze, že lékař může po vyšetření zvolit ambulantní režim s antibiotiky ústy, klidem a kontrolou. Praktický dopad je v tom, že pacient musí přesně vědět, co sledovat: zda se červená plocha zmenšuje, zda klesá bolest, zda mizí teplota a zda otok povoluje. Někdy si lidé doma obkreslují okraj zarudnutí fixem. To není léčba, ale může to pomoci vidět, jestli se šířící se zarudnutí kůže – fotografie zvětšuje, nebo ustupuje.
Vážná flegmóna má jinou dynamiku. Bolest bývá silnější, kůže je napjatá, lesklá, někdy se objevují puchýře, fialové zbarvení, hnisání nebo červené pruhy. U hlubších infekcí může být bolest nepřiměřeně velká vzhledem k tomu, co je na kůži vidět. To je klinicky varovné, protože povrch nemusí ukazovat celý rozsah dění pod kůží. Praktický příklad: pacient má jen menší zarudnutí na lýtku, ale bolest je tak velká, že nesnese dotek prostěradla, třese se zimnicí a má zrychlený tep. Tady už nejde o domácí mazání, ale o akutní vyšetření.
Rozhodovací věta z praxe: čím rychleji se zánět šíří, čím víc bolí a čím víc je pacient celkově nemocný, tím méně se má spoléhat na domácí režim a tím rychleji má být vyšetřen lékařem.
Častým omylem je představa, že když není vidět hnis, nejde o bakteriální infekci. U flegmóny může být zánět rozlitý bez jasné dutiny s hnisem. Antibiotika pak dávají smysl právě proto, že bakterie jsou rozptýlené v tkáni. Naopak pokud se vytvoří absces, tedy ohraničené hnisavé ložisko, je léčba jiná: hnis se často musí vypustit, protože antibiotikum se do uzavřené hnisavé dutiny nemusí dostat dostatečně. Prakticky to znamená, že lékař při vyšetření hledá nejen zarudnutí, ale také měkké kolísání, výraznou bolestivost, hnisavou sekreci a ložisko, které by potřebovalo chirurgii.
Doporučuji také podívat se na článek Flegmóna.
Kdy s flegmónou k lékaři a kdy nečekat ani den
S flegmónou je vhodné jít k lékaři vždy, když je zarudnutí bolestivé, teplé, zvětšuje se nebo je spojené s otokem. Důvod je jednoduchý: laik doma nepozná spolehlivě, zda jde o povrchové podráždění, erysipel, flegmónu, absces, trombózu, alergickou reakci nebo začínající hlubší infekci. Klinický rozdíl se často ukáže až při vyšetření, pohmatu, změření teploty, zhodnocení rizik a někdy i v krevních testech. Praktický příklad: pacient po štípnutí hmyzem má zarudlý flek, který svědí, ale nebolí a nemá teplotu; jiný pacient má flek teplý, bolestivý, šíří se a je mu zle. Oba vypadají na začátku podobně, ale léčebně jsou to jiné situace.
- Vyhledejte lékaře brzy: zarudnutí se zvětšuje, místo je teplé, bolestivé, oteklé, kůže je napjatá, máte cukrovku, bércový vřed, poruchu imunity, špatné prokrvení končetiny nebo infekci v okolí operační rány.
- Jeďte na pohotovost nebo volejte akutní pomoc: máte horečku, zimnici, zmatenost, slabost, zrychlený tep, pokles tlaku, rychlé šíření během hodin, silnou bolest, puchýře, fialové až černající zbarvení, hnisání, necitlivost nebo infekci v oblasti obličeje a oka.
Z praxe domácí péče vím, že nejvíce komplikací vzniká u lidí, kteří čekají „ještě do pondělí“. Typicky jde o páteční zarudnutí bérce u diabetika, který si dá studený obklad, namaže mast a doufá, že to přejde. V pondělí je noha oteklá, kůže lesklá a pacient má teplotu. Klinicky se mezitím infekce mohla rozšířit do větší plochy podkoží. Praktický dopad je nepříjemný: místo tablet může být nutná nemocnice, kapačky, chirurgické ošetření rány a delší rekonvalescence.
Velmi opatrní musí být pacienti s kloubní náhradou, cévní protézou, kardiostimulátorem, po transplantaci, při onkologické léčbě, s kortikoidy nebo biologickou léčbou. Infekce v blízkosti cizorodého materiálu je rizikovější, protože bakterie mohou komplikovat okolní tkáně a léčba bývá náročnější. Praktický příklad: pacient po náhradě kolene má flegmónu na stejné dolní končetině. I kdyby zarudnutí vypadalo „jen kožně“, lékař musí myslet na blízkost implantátu a zhodnotit stav pečlivěji než u mladého zdravého člověka po malé oděrce.
| Situace | Co to může znamenat | Praktický postup |
|---|---|---|
| Zarudnutí, teplo, mírná bolest bez horečky | Možná méně závažná infekce měkkých tkání | Lékařské vyšetření, často ambulantní antibiotika a kontrola |
| Horečka, zimnice, schvácenost | Organismus reaguje celkově, infekce může být závažnější | Rychlé vyšetření, zvážení nitrožilní léčby |
| Puchýře, fialové zbarvení, extrémní bolest | Možné hlubší nebo nekrotizující postižení | Akutní pohotovostní vyšetření |
Varovným znamením je také selhání léčby. Pokud lékař nasadí antibiotika a během 24 až 48 hodin se stav nelepší, nebo se dokonce zhoršuje, je nutná kontrola. Neznamená to automaticky, že antibiotikum bylo „špatné“, ale může jít o hnisavé ložisko, jiného původce, nedostatečné prokrvení, špatně ošetřený vstup infekce nebo hlubší problém. Praktický příklad: pacient bere antibiotika, ale noha je stále více nateklá a bolestivá; ultrazvuk ukáže absces, který se musí vypustit. Tady tableta sama nevyřeší mechanický problém uzavřeného hnisu.
Za přečtení také stojí článek Flegmóna cellulitis.
Jak se flegmóna diagnostikuje a co čekat při vyšetření
Diagnostika flegmóny začíná pohledem, pohmatem a velmi podrobnou anamnézou. Lékař se ptá, kdy zarudnutí začalo, jak rychle se šíří, zda je bolest, horečka, zimnice, poranění, štípnutí, operace, cukrovka, bércový vřed, plíseň mezi prsty nebo předchozí podobné infekce. Klinicky je důležité najít vstupní bránu infekce, protože bez jejího ošetření se zánět může vracet. Praktický příklad: pacient dostane antibiotika na flegmónu bérce, ale nikdo si nevšimne hlubokých prasklin mezi prsty. Po dobrání antibiotik se infekce za měsíc objeví znovu, protože vstupní místo přetrvává.
Při fyzikálním vyšetření se hodnotí rozsah zarudnutí, teplota kůže, bolestivost, otok, napětí, přítomnost hnisu, puchýřů, nekrózy a funkce končetiny. Lékař může zkontrolovat také pulzace, citlivost a pohyb, aby odlišil čistě kožní zánět od cévního, neurologického nebo hlubšího problému. Praktický dopad je v tom, že pacient by neměl popisovat jen „mám červenou nohu“, ale také říct, zda může chodit, zda bolest budí v noci, zda se zarudnutí posunulo, zda má teplotu a jestli už užíval antibiotika.
Krevní testy nejsou vždy nutné u lehkého průběhu, ale u rozsáhlejší nebo systémové infekce se často vyšetřuje krevní obraz, CRP, někdy prokalcitonin, ionty, ledvinné funkce a glykemie. Klinické vysvětlení je praktické: zánětlivé parametry ukazují intenzitu reakce organismu, ledvinné funkce jsou důležité pro dávkování některých antibiotik a glykemie může odhalit špatně kompenzovanou cukrovku, která zhoršuje hojení. Příklad: senior s flegmónou dostane antibiotikum, ale má horší ledvinné funkce; dávka se musí upravit, aby léčba byla účinná a zároveň bezpečná.
Mikrobiologický stěr se provádí hlavně tehdy, když je přítomný hnis, otevřená rána, bércový vřed, pooperační infekce nebo neobvyklý průběh. U čistě rozlité flegmóny bez hnisu nemusí povrchový stěr z neporušené kůže ukázat skutečného původce. To pacienty někdy mate: chtějí „udělat stěr z červeného místa“, ale na neporušené kůži se najdou spíše povrchové bakterie než původce v podkoží. Prakticky to znamená, že lékař rozhoduje, kdy má kultivace smysl, a kdy by mohla spíše zavádět.
Zobrazovací metody se používají tehdy, když je podezření na absces, hlubší infekci, cizí těleso, postižení šlachových pochev, kloubu nebo kosti. Ultrazvuk může pomoci odhalit hnisavou dutinu, CT nebo magnetická rezonance se zvažuje u hlubokých a komplikovaných stavů. Klinicky je to zásadní rozdíl: rozlitá flegmóna se léčí antibiotiky, ale absces často potřebuje drenáž. Praktický příklad: pacient má zarudlé předloktí po poranění třískou. Antibiotika pomohou jen částečně, protože v tkáni zůstalo cizí těleso a kolem něj se tvoří hnisavé ložisko.
Co si připravit k lékaři: kdy potíže začaly, jak rychle se šíří, zda máte teplotu, jaké léky užíváte, zda máte cukrovku nebo poruchu imunity, zda jste měli poranění, operaci, štípnutí, kousnutí, bércový vřed nebo podobnou infekci v minulosti.
Diferenciální diagnostika je u flegmóny důležitá, protože zarudnutí a otok může napodobit více stavů. Lékař musí odlišit žilní trombózu, erysipel, alergickou reakci, dnu, kontaktní dermatitidu, ekzém, popálení, pásový opar, lymfedém nebo zánět kloubu. Praktický dopad je velký: trombóza se neléčí antibiotiky, alergická reakce potřebuje jiný postup a hluboká infekce nesmí být přehlédnuta. Příklad z praxe: pacient měl červené bolestivé lýtko a myslel si, že jde o flegmónu, ale ultrazvuk potvrdil trombózu. Proto má vyšetření význam i tehdy, když si je člověk podle internetu „skoro jistý“.
Článek Zánět nehtového lůžka by rovněž mohl pomoci pochopit téma v širších souvislostech.
Léčba flegmóny: antibiotika, domácí režim a chirurgie
Základem léčby flegmóny jsou antibiotika, ale jejich forma závisí na závažnosti. U lehčího průběhu bez celkových příznaků může lékař zvolit antibiotika ústy a ambulantní kontroly. U rozsáhlejší infekce, horečky, zimnice, rychlé progrese, diabetu, oslabené imunity nebo selhání tablet je často nutná nitrožilní léčba. Klinické vysvětlení je praktické: antibiotikum se musí dostat do tkáně v dostatečné koncentraci a zároveň musí pokrýt pravděpodobné bakterie. Příklad: zdravý dospělý s malou flegmónou po oděrce může být léčen ambulantně, zatímco diabetik s oteklým bércem a teplotou patří k urgentnějšímu vyšetření.
Domácí režim neznamená domácí samoléčbu bez lékaře. Znamená podporu léčby, kterou určí lékař. Důležitý je klid, omezení zátěže, elevace postižené končetiny, dostatek tekutin, tlumení bolesti podle doporučení a pečlivé sledování rozsahu zarudnutí. Elevace pomáhá proto, že snižuje žilní tlak a otok; menší otok zlepšuje mikrocirkulaci a tkáně se lépe hojí. Praktický příklad: pacient s flegmónou bérce, který celý den sedí s nohou dole, má večer nohu výrazně nateklejší. Když ji opakovaně zvedá nad úroveň srdce, tlak v tkáni se snižuje a bolest často povolí.
- Doma podle doporučení lékaře: užívat antibiotika přesně podle rozpisu, nevynechávat dávky, nezkracovat léčbu bez domluvy, zvedat končetinu, sledovat teplotu a okraj zarudnutí, udržovat ránu čistou a suchou podle instrukcí.
- Nedělat doma: nemačkat hnisavé ložisko, nepropichovat puchýře, nemasírovat zanícené místo, nepřikládat agresivní masti bez doporučení, nezahřívat rozsáhlý akutní zánět, nečekat při zhoršování.
Lékařská léčba zahrnuje volbu antibiotika podle pravděpodobného původce, lokálních zvyklostí, alergií, ledvinných funkcí, těhotenství, věku a závažnosti. Pacient by měl vždy nahlásit alergii na penicilin, předchozí infekce MRSA, opakované kožní infekce a užívané léky. Klinicky je to důležité, protože špatně zvolená nebo špatně dávkovaná léčba může selhat. Praktický příklad: starší pacient užívá léky na ředění krve a má horší ledviny; lékař musí volit antibiotikum a dávkování tak, aby se snížilo riziko nežádoucích účinků.
Chirurgická léčba je nutná hlavně tehdy, když se vytvoří absces, hromadí se hnis, je přítomná odumřelá tkáň, cizí těleso nebo podezření na hlubokou infekci. Pacienti se někdy bojí slova „řezání“, ale prakticky jde často o klíčový krok, který umožní hnisu odtéct a sníží tlak v tkáni. Antibiotikum pak má lepší podmínky fungovat. Příklad: žena po zarostlém nehtu bere antibiotika, ale u nehtu se vytvoří hnisavá dutina. Dokud se ložisko neošetří, bolest a tlak přetrvávají.
U těžké flegmóny může být nutná hospitalizace. V nemocnici se podávají antibiotika do žíly, sledují se laboratorní hodnoty, bolest, teplota, tlak, tep, glykemie a rozsah zánětu. Pokud je podezření na nekrotizující infekci, rozhoduje chirurg velmi rychle, protože odumírající tkáň se musí odstranit. Klinické vysvětlení je drsné, ale pravdivé: mrtvá tkáň nemá dobré prokrvení, antibiotikum se do ní špatně dostává a bakterie se v ní mohou dál množit. Praktický dopad je, že odkládání chirurgického zákroku může u nejtěžších infekcí zásadně zhoršit prognózu.
Dobrá známka léčby: bolest se zmírňuje, teplota klesá, zarudnutí se dál nešíří, otok povoluje a pacient se celkově cítí lépe. Samotné zarudnutí může přetrvávat déle, ale nesmí se zhoršovat dynamika infekce.
Po odeznění akutní fáze je důležitá prevence návratu. U dolních končetin to znamená léčit plíseň mezi prsty, pečovat o suchou a popraskanou kůži, řešit otoky, kompresi používat jen podle doporučení, kontrolovat obuv a u diabetiků pravidelně prohlížet nohy. Praktický příklad: pacient měl třikrát flegmónu stejného bérce. Až když se začala důsledně řešit chronická žilní nedostatečnost, kožní praskliny a meziprstní plíseň, opakování se snížilo. Léčba tedy nekončí dobráním antibiotik; končí až tehdy, když se sníží riziko další vstupní brány infekce.
Podívejte se také na článek Mízní uzliny, který může pomoci lépe porozumět této problematice v širších souvislostech.
Odborné zdroje k léčbě flegmóny: co z nich plyne pro pacienta
U tématu flegmóna léčba je potřeba pracovat velmi opatrně, protože nejde o běžné podráždění kůže, ale o rozlitý bakteriální zánět měkkých tkání, který se může u části pacientů šířit rychle. Jako zdravotní sestra jsem u takových stavů v domácí péči i při návaznosti na chirurgické ambulance viděla jedno společné pravidlo: rozhoduje čas, celkový stav pacienta, rozsah otoku, bolest, horečka a to, zda se v tkáni už tvoří hnisavé ložisko. Proto vybírám zdroje, které nepíší jen obecně „dejte antibiotika“, ale pomáhají rozlišit, kdy stačí perorální antibiotikum, kdy je nutná žilní léčba, kdy je potřeba chirurgická drenáž a kdy už se musí myslet na hlubokou infekci.
Doporučení IDSA pro infekce kůže a měkkých tkání jsem vybrala jako základní autoritativní guideline, protože rozlišuje lehké, střední a závažné infekce měkkých tkání. Pro běžného člověka je důležité hlavně to, že ne každá zarudlá noha je stejná. U mírné infekce může lékař zvolit antibiotika ústy, ale při celkových příznacích, rychlém šíření, podezření na nekrotizující infekci nebo selhání běžné léčby se postup mění. Zdroj podporuje myšlenku, že léčba se má řídit klinickou závažností, nikoli pouze velikostí zarudnutí na kůži.
Doporučení NICE pro antibiotickou léčbu celulitidy a erysipelu je praktické tím, že řeší, kdy dát antibiotika ústy a kdy intravenózně. Pro pacienta přináší srozumitelnou informaci: pokud člověk polyká, není těžce nemocný a infekce nevypadá dramaticky, často se začíná perorální léčbou. Pokud se ale nasadí antibiotika do žíly, má se stav znovu hodnotit, typicky během 48 hodin, a podle vývoje se rozhoduje o přechodu na tablety. To dobře odpovídá praxi, kdy pacient není „léčen podle názvu diagnózy“, ale podle toho, jak se infekce chová.
Klinické doporučení CDC pro streptokokovou celulitidu jsem zařadila proto, že flegmóna a celulitida měkkých tkání často souvisí se streptokoky nebo stafylokoky. Zdroj jasně popisuje, že mírnější celulitida se léčí antibiotiky ústy, zatímco systémové projevy mohou vyžadovat nitrožilní antibiotika. Pro běžného člověka je podstatné pochopit, že antibiotikum není „něco na otok“, ale cílená léčba proti bakteriím, které pronikly přes kůži, ranku, prasklinu mezi prsty, bércový vřed nebo jiné vstupní místo.
České odborné doporučení Erysipel a flegmóna je pro tento článek velmi cenné, protože používá přímo český termín flegmóna a uvádí situace, kdy je vhodná hospitalizace: závažné celkové projevy, imunodeficit, nereagování na perorální léčbu, rychlá progrese nebo zánět v blízkosti implantátů. Pro pacienta je to praktické vodítko, proč někdy lékař trvá na nemocnici, i když nemocný říká: „Vždyť je to jen červená noha.“ Právě přítomnost implantátu, cukrovky nebo oslabené imunity může změnit riziko i léčebný plán.
MSD Manual k celulitidě a komplikacím infekce měkkých tkání doplňuje klinický pohled na průběh. Připomíná, že většina nekomplikovaných případů se při správné antibiotické léčbě zlepší, ale mohou vzniknout abscesy, které vyžadují naříznutí a drenáž. Běžnému člověku to vysvětluje zásadní rozdíl: antibiotika léčí rozlitý bakteriální zánět, ale pokud se vytvoří ohraničená dutina s hnisem, samotné tablety někdy nestačí, protože hnis potřebuje odtéct.
Společné ponaučení ze zdrojů je jednoduché, ale v praxi nesmírně důležité: léčba flegmóny se neřídí domácím dojmem, ale závažností infekce. Pacient si může všimnout zarudnutí, bolesti a otoku, ale lékař musí posoudit i teplotu, tep, tlak, laboratorní zánětlivé hodnoty, přítomnost hnisu, cukrovku, stav cév, imunitu a rychlost šíření. Právě kombinace antibiotik, klidového režimu, elevace končetiny, ošetření vstupní ranky a v případě potřeby chirurgické drenáže dává léčbě největší šanci na úspěch.
FAQ k léčbě flegmóny
Dá se flegmóna vyléčit doma bez antibiotik?
Skutečná flegmóna se obvykle bez antibiotik neléčí bezpečně, protože jde o bakteriální infekci podkoží a měkkých tkání. Domácí režim může léčbu podpořit, ale nemá nahradit vyšetření, zvlášť když se zarudnutí šíří nebo bolí.
Doma lze podle doporučení lékaře zvedat postiženou končetinu, odpočívat, pít dost tekutin, sledovat teplotu a kontrolovat, zda se zarudnutí nezvětšuje. Nelze ale spolehlivě poznat, zda už není potřeba jiné antibiotikum, nitrožilní léčba nebo chirurgické ošetření hnisu. Zvlášť u diabetu, oslabené imunity, bércového vředu, horečky nebo rychlého šíření je domácí vyčkávání rizikové.
Jak rychle zabere léčba flegmóny antibiotiky?
Při správně zvolené léčbě se stav často začne zlepšovat během 24 až 48 hodin, hlavně bolest, horečka a další šíření zarudnutí. Kůže ale může zůstat červená, citlivá nebo oteklá déle, protože zánětlivá reakce ustupuje postupně.
Důležité je hodnotit celkový trend, ne jen barvu kůže v jednom okamžiku. Pokud se člověk cítí lépe, teplota klesá, bolest povoluje a zarudnutí se nezvětšuje, je to příznivý vývoj. Pokud se naopak zarudnutí šíří, bolest sílí, přidá se zimnice, hnisání nebo slabost, je nutná kontrola. Může jít o absces, odolnější bakterii, špatné prokrvení nebo hlubší infekci.
Kdy musí být flegmóna operována nebo naříznuta?
Chirurgické ošetření je potřeba hlavně tehdy, když se vytvoří hnisavé ložisko, absces, odumřelá tkáň nebo cizí těleso. Rozlitý zánět se léčí antibiotiky, ale uzavřený hnis často potřebuje vypustit, protože antibiotika do něj nemusí pronikat dostatečně.
Lékař pozná podezření na absces podle pohmatu, hnisání, výrazné lokální bolestivosti, kolísání tkáně nebo pomocí ultrazvuku. Pacient by se neměl pokoušet ložisko vymačkávat nebo propichovat doma. Může tím zatlačit infekci hlouběji, zhoršit bolest a roznést bakterie do okolí. Správné chirurgické ošetření zahrnuje bezpečné otevření, vyčištění, drenáž a následnou péči o ránu.
Je flegmóna nakažlivá pro ostatní členy rodiny?
Flegmóna jako rozlitý zánět podkoží se obvykle nepřenáší pouhým pobytem ve stejné místnosti. Přenos bakterií je ale možný kontaktem s hnisem, sekretem z rány, kontaminovaným obvazem nebo ručníkem, zvlášť pokud má druhý člověk porušenou kůži.
Prakticky je vhodné mýt si ruce před a po převazu, používat vlastní ručník, obvazy bezpečně vyhazovat a ránu mít krytou podle doporučení. Pokud je v domácnosti člověk s oslabenou imunitou, malé dítě, senior nebo diabetik, je opatrnost ještě důležitější. Nejde o paniku, ale o běžnou hygienu při bakteriální infekci. Při opakovaných kožních infekcích v rodině je vhodné poradit se s lékařem.